استراتژیهای پیشرفته برای پایش قند خون و مدیریت دیابت
دیابت شیرین یک اختلال متابولیکی چندوجهی است که با هایپرگلیسمی مزمن ناشی از کمبود ترشح انسولین، مقاومت محیطی به انسولین، یا ترکیبی از این دو مکانیسم پاتوفیزیولوژیک شناخته میشود. این بیماری میتواند منجر به طیفی از پیامدهای سیستمیک، از جمله عوارض قلبیعروقی، نارسایی کلیوی، نوروپاتی دیابتی و رتینوپاتی شود. این عوارض نهتنها کیفیت زندگی بیمار را کاهش میدهند، بلکه هزینههای درمانی قابلتوجهی نیز تحمیل میکنند، که اهمیت پایش دقیق و مدیریت مؤثر را دوچندان میسازد. این بیماری پیامدهای عمیقی بر هموستاز سیستمیک دارد و مدیریت مؤثر آن مستلزم پایش مداوم قند خون، اتخاذ مداخلات درمانی فردمحور و رویکردی مبتنی بر شواهد است. این بررسی جامع، به تحلیل اصول کلیدی پایش گلیسمی پرداخته و راهکارهای مبتنی بر فناوریهای نوین را جهت بهینهسازی کنترل قند خون ارائه میدهد.
اهمیت پایش مستمر گلوکز در مدیریت دیابت
پایش دقیق گلیسمی، نقشی محوری در تعدیل مداخلات درمانی، تنظیم رژیمهای دارویی و اصلاح الگوی تغذیهای بیماران دیابتی ایفا میکند. نوسانات قند خون با افزایش خطر بروز عوارض میکروواسکولار (مانند رتینوپاتی و نفروپاتی) و ماکروواسکولار (مانند بیماریهای قلبیعروقی) همراه است و بنابراین، پایش مستمر جهت حفظ یوگلیسمی (هومئوستازی قند خون) ضروری است.
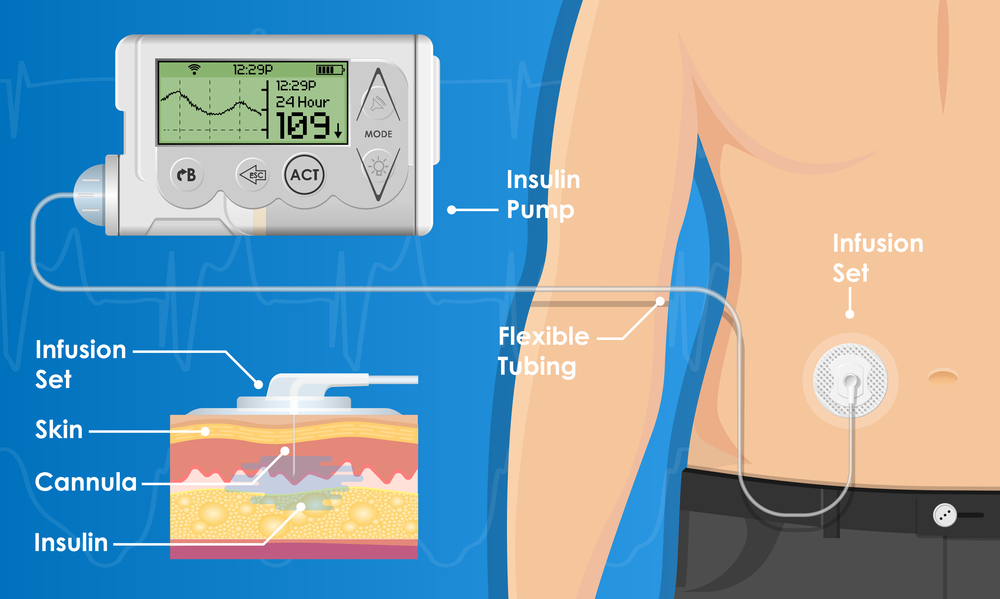
فناوریهای نوظهور مانند پایش مداوم گلوکز (CGM) نقش کلیدی در بهبود کنترل دیابت دارند، اما این فناوری با چالشهایی نیز همراه است. هزینههای بالا، نیاز به کالیبراسیون مداوم در برخی مدلها، و امکان نوسان در دقت اندازهگیری از جمله محدودیتهای آن هستند. علاوه بر این، برخی بیماران ممکن است به دلیل ناراحتی ناشی از استفاده طولانیمدت از سنسورها یا مشکلات فنی، پذیرش کاملی نسبت به این روش نداشته باشند. امکان ردیابی تغییرات پویا در سطوح گلوکز را فراهم ساختهاند و نسبت به روشهای سنتی سوراخ کردن انگشت (fingerstick)، اطلاعات وسیعتر و تحلیل دقیقتری از نوسانات قند خون ارائه میدهند. دادههای دقیق حاصل از CGM، امکان تنظیم بهینه دوز انسولین، کاهش دفعات هیپوگلیسمی و جلوگیری از اپیزودهای هایپرگلیسمیک را فراهم آورده و پایبندی بیماران به پروتکلهای درمانی را افزایش میدهد. علاوه بر این، دستگاههای CGM به بیماران این امکان را میدهند که نوسانات غیرقابلپیشبینی گلوکز را بهتر درک کنند و استراتژیهای بهتری برای کنترل قند خون خود در طول شبانهروز اتخاذ نمایند.
روشهای مختلف سنجش قند خون
روشهای ارزیابی گلیسمی بسته به اهداف بالینی و دقت سنجش متفاوتاند
قند خون ناشتا (FPG)
روش استاندارد تشخیصی که نیازمند ناشتایی ۸ تا ۱۲ ساعته است و شاخصی از هموستاز گلیسمیک پایه ارائه میدهد.
قند خون تصادفی (RPG)
ارزیابی نقطهای که جهت تشخیص موارد حاد هایپرگلیسمی کاربرد دارد.
تست تحمل گلوکز خوراکی (OGTT)
روش ارجح برای بررسی توانایی متابولیکی بدن در مدیریت بار گلوکز پس از مصرف قند خوراکی، بهویژه در تشخیص دیابت بارداری و شرایط پیشدیابتی.
هموگلوبین A1c (HbA1c)
شاخص استاندارد کنترل قند خون در بلندمدت که بازتابی از میانگین سطوح گلیسمی طی ۲ تا ۳ ماه گذشته ارائه میدهد. مقدار کمتر از ۷٪ بهعنوان هدف درمانی برای اکثر بیماران دیابتی توصیه میشود.
پایش مداوم گلوکز (CGM)
سیستمی که با استفاده از سنسورهای زیرپوستی، مقادیر گلوکز بینبافتی را بهطور پیوسته اندازهگیری میکند و امکان تعدیل دقیقتر استراتژیهای درمانی را فراهم میآورد.
مانیتورینگ فلش گلوکز (FGM)
یک روش مشابه CGM اما بدون نیاز به کالیبراسیون مداوم، که از اسکنهای مقطعی برای دستیابی به دادههای گلوکز استفاده میکند.
افزایش دقت در پایش گلیسمی
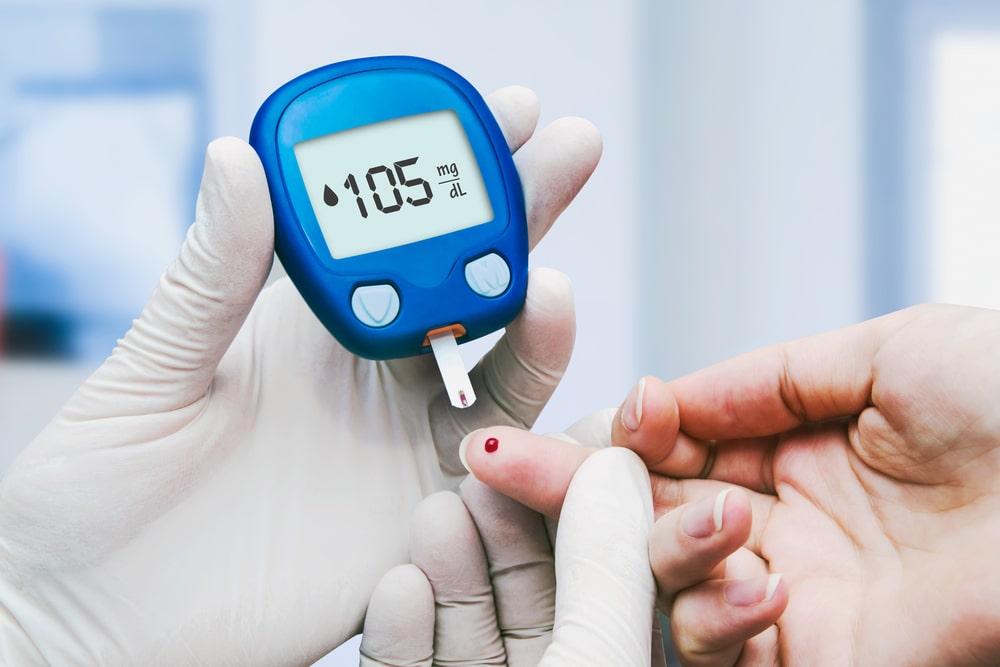
برای ارتقای اعتبار دادههای پایش شخصی قند خون (SMBG)، رعایت استانداردهای دقیق در فرایند سنجش ضروری است
استفاده از گلوکومترهای کالیبرهشده و بررسی صحت عملکرد دستگاهها در بازههای زمانی معین
شستشوی دستها پیش از انجام آزمایش جهت حذف آلودگیهای خارجی که ممکن است بر نتایج تأثیر بگذارند
استفاده از سوزنهای یکبار مصرف و نگهداری نوارهای تست در شرایط استاندارد بهمنظور جلوگیری از خطاهای ناشی از فساد مواد
تحلیل نتایج در بستر شرایط فیزیولوژیک بیمار، با در نظر گرفتن عواملی همچون استرس، بیماریهای حاد و تأثیرات دارویی
ارزیابی تغییرات روزانه و هفتگی در دادههای گلوکز و همگامسازی آنها با شاخصهای زیستی دیگر نظیر فشار خون و ضربان قلب
محدودههای هدف در کنترل قند خون
دامنههای مطلوب گلیسمی بر اساس ویژگیهای فردی، بیماریهای همزمان و نوع درمان تعیین میشوند. برای بیماران مبتلا به دیابت نوع ۱، اهداف قند خون ممکن است سختگیرانهتر تنظیم شوند تا از نوسانات شدید جلوگیری شود. در بیماران مسنتر یا کسانی که بیماریهای همراه مانند بیماریهای قلبی دارند، اهداف ممکن است کمی انعطافپذیرتر باشد تا از خطر هیپوگلیسمی جلوگیری شود. همچنین، زنان باردار مبتلا به دیابت بارداری نیاز به کنترل دقیقتری دارند تا از پیامدهای نامطلوب برای مادر و جنین جلوگیری شود. این شخصیسازی اهداف گلیسمی باید تحت نظارت متخصصان انجام شود و متناسب با شرایط هر بیمار تنظیم گردد. تعیین میشوند
قبل از غذا
۸۰-۱۳۰ mg/dL
دو ساعت پس از مصرف غذا
کمتر از ۱۸۰ mg/dL
HbA1c هدف
معمولاً کمتر از ۷٪، اما در بیماران جوانتر با حداقل عوارض ممکن است اهداف سختگیرانهتری اتخاذ شود.
دامنههای گلیسمی شبانه
کنترل مناسب برای جلوگیری از هیپوگلیسمی شبانه و پیشگیری از اثرات منفی بر کیفیت خواب
تحلیل الگوهای گلیسمی در طول زمان
پایش روندهای قند خون در طول زمان، ابزار تحلیلی ارزشمندی برای شخصیسازی درمان و اصلاح راهکارهای دارویی محسوب میشود. بررسی دادههای گلیسمی طولی به تنظیم دقیق دوز انسولین، تعدیل داروهای خوراکی و بهینهسازی رژیم غذایی کمک کرده و در تشخیص الگوهای نوسانی مانند هایپرگلیسمی سحرگاهی (Dawn Phenomenon) و هیپوگلیسمی شبانه نقش کلیدی ایفا میکند. این تحلیلها میتوانند با فناوری هوش مصنوعی ترکیب شوند تا مدلهای پیشبینی برای نوسانات گلوکز توسعه یابند و مدیریت درمانی را بهینه سازند. به عنوان نمونه، مدلهای یادگیری ماشین میتوانند دادههای گلوکز را با متغیرهایی مانند میزان فعالیت بدنی، الگوی خواب، و ترکیب وعدههای غذایی ترکیب کرده و پیشبینیهای دقیقی از افت و خیزهای گلیسمی ارائه دهند. چنین سیستمهایی به پزشکان امکان میدهند که درمان را بهصورت پویاتر تنظیم کنند و بیماران را در اتخاذ تصمیمات آگاهانهتر یاری دهند.
نتیجهگیری
مدیریت جامع دیابت مستلزم اتخاذ رویکردی چندبعدی است که پایش دقیق گلوکز، راهبردهای تغذیهای مبتنی بر شواهد، درمان دارویی شخصیسازیشده و هماهنگی بینرشتهای میان متخصصان مختلف را شامل میشود. پیشرفتهای مستمر در فناوریهای پایش قند خون و توسعه درمانهای نوآورانه، از جمله توسعه سنسورهای زیستی پیشرفته، روشهای غیرتهاجمی پایش گلوکز، و استفاده از الگوریتمهای هوشمند برای تنظیم خودکار انسولین، در حال تغییر چشمانداز مدیریت دیابت هستند. فناوریهای نوینی مانند دستگاههای مبتنی بر طیفسنجی نوری که بدون نیاز به نمونهگیری خون قادر به اندازهگیری سطوح گلوکز هستند، به عنوان راهحلی بالقوه برای کاهش درد و افزایش پذیرش بیماران مطرح شدهاند.، امکان ارتقای کیفیت زندگی بیماران دیابتی را فراهم آورده و نتایج بالینی بهتری را رقم خواهد زد. علاوه بر این، استفاده از یادگیری ماشین و کلاندادهها در تحلیل اطلاعات گلیسمی مسیرهای جدیدی برای بهینهسازی درمان و کاهش عوارض دیابت فراهم خواهد کرد.